有人說(shuō),一個女人的一生中,最大的角色轉換就(jiù)是從妻子轉變爲母親,這(zhè)是一道(dào)生死之門,每位母親都(dōu)是拿性命去跨越。
近日,在我院就(jiù)有一名兇險性前置胎盤,伴胎盤植入的高齡産婦鄭女士經(jīng)曆了失血性休克、彌散性血管内凝血等生死考驗。經(jīng)過(guò)我院産科醫護人員的全力搶救,多學(xué)科配合,鄭女士和她的寶寶終于轉危爲安,順利出院,鄭女士及家屬爲表感謝,向(xiàng)我院産科團隊送來了錦旗。

11月7日上午,我院的婦兒中心五樓像往常一樣(yàng)開(kāi)展工作:查看并評估病人情況、處理醫囑、記錄病程、與家屬溝通談話簽字、辦理出入院……這(zhè)時(shí),妊娠39周的鄭女士及其愛人蹒跚步入醫生辦公室,鄭女士向(xiàng)接診醫生詳細描述了自身的情況:2012年因胎兒窘迫行剖宮産取出一男嬰,2015年因疤痕妊娠行介入治療後(hòu)清宮,2017年人流清宮後(hòu)出血多,行宮腔鏡止血治療。
由于鄭女士有高危病史,産科團隊立即爲鄭女士進(jìn)行詳細地檢查,并組織科室展開(kāi)術前讨論,确定方案後(hòu),賴小紅醫生再次向(xiàng)孕婦及家屬詳細交代病情,并安撫情緒,鄭女士及家屬經(jīng)過(guò)一番考慮後(hòu)簽署手術同意書行擇期手術,與此同時(shí),産科團隊立即著(zhe)手術前準備(配備血制品、搶救物品等等),爲順利迎接寶寶的到來提供保障。
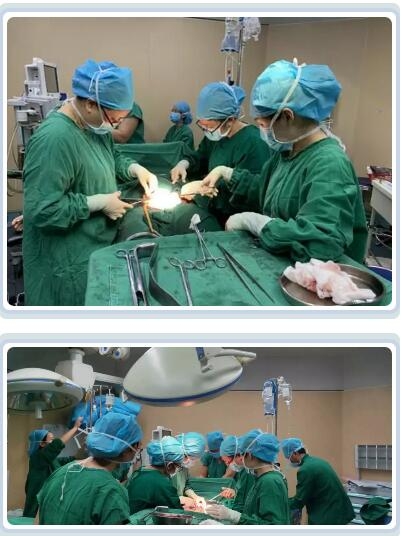
11月8日早上,我院産科負責人童幹益親自上陣指揮,聯合多學(xué)科緊密協作,所有醫護人員分工合作,有條不紊地開(kāi)展手術。當手術刀切開(kāi)腹壁後(hòu),子宮下斷原疤痕處可見紫藍色血管怒張,呈蚯蚓狀,範圍約7×8cm,考慮産婦可能(néng)有“兇險性前置胎盤伴胎盤穿透性植入”的情況,童幹益主任小心翼翼地避開(kāi)了産婦的血管及胎盤位置,迅速取出一名男嬰。
然而,寶寶清脆的哭聲并沒(méi)有讓大家放松心情,因爲産婦仍然處于危險狀态。由于産婦胎盤位于子宮下段前壁,完全覆蓋子宮頸口,鈍性分離後(hòu),子宮菲薄,呈皮囊狀,完全未收縮,松開(kāi)止血帶見胎盤剝離面(miàn)出血洶湧,僅1分鍾出血量就(jiù)高達280ml!此時(shí),鄭女士口唇、面(miàn)色、四肢甲床蒼白,四肢濕冷,血壓60/30mmHg,脈搏150次/分,血液不凝固,考慮“兇險性前置胎盤、胎盤植入、DIC、失血性休克”等情況,在場所有醫護人員都(dōu)繃緊神經(jīng),迅速且有條不紊地參與搶救,此時(shí)大家都(dōu)有個共同的目标:一定要把産婦從死神手裡(lǐ)奪回來!
由于鄭女士的病情會(huì)危急生命,需立即切除子宮止血,産科負責人童幹益向(xiàng)鄭女士及家屬交代了病情後(hòu),家屬表示理解并同意切除子宮。産科立即實行次全子宮切除術。
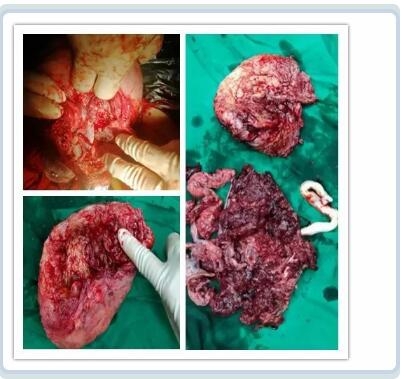
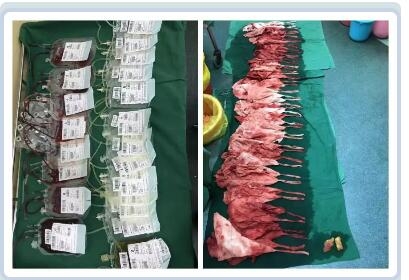
鄭女士術中出血4000ml,術中輸液6125ml ,輸注同型濃縮紅14U,血漿1400ml,冷沉澱14U,纖維蛋白原4g,生命體征逐漸恢複平穩。整個搶救過(guò)程中,我院醫務科、産科、婦科、新生兒科、麻醉科、ICU等多學(xué)科醫護人員配合默契,終于戰勝了死神,保住了産婦的生命,母子平安。
11月15日,鄭女士母子平安出院,出院時(shí),鄭女士和家人緊緊握住醫務人員的手久久不肯松開(kāi),感激之情溢于言表。

關于“兇險性前置胎盤”的那些事(shì)兒
1. 什麼(me)是兇險性前置胎盤:
正常妊娠時(shí),胎盤是附著(zhe)在子宮體部,而妊娠28周後(hòu),如果胎盤附著(zhe)于子宮下段,下緣達到或者覆蓋宮頸内口,則稱前置胎盤。既往有過(guò)剖宮産史,此次妊娠胎盤附著(zhe)在原來剖宮産手術切口處的前置胎盤,稱之爲兇險性前置胎盤。
2. 兇險性前置胎盤有什麼(me)風險:
兇險性前置胎盤易發(fā)生胎盤植入,剖宮産次數越多,植入發(fā)生率越高。兇險性前置胎盤伴植入患者剖宮産術難度大,出血多,可在短時(shí)間内導緻難治性産後(hòu)出血,平均出血量在3000-5000ml,90%患者需要輸血,有10%的患者出血達到10000ml以上,危急母兒生命,孕産婦死亡率7%。發(fā)生兇險性前置胎盤伴植入終止妊娠方式均以剖宮産結束分娩,既往術中爲避免大出血危急生命,多以切除子宮。
3.遇上前置胎盤怎麼(me)辦?如何減少風險?
首先有剖宮産手術史的女士懷孕後(hòu),應該在懷孕早期B超明确孕囊著(zhe)床部位,孕期要定期産檢;
孕期懷疑前置胎盤的,尤其是兇險性前置胎盤的,孕期要增加産檢次數;避免劇烈活動,禁止性生活;
在孕32-34周一定要到三級綜合醫院做妊娠風險評估,行彩色B超聯和MRI檢查,以明确診斷,同時(shí)了解胎盤位置和胎盤植入範圍、深度情況;
進(jìn)入孕晚期要提前做好(hǎo)充分備血準備,動員家屬、親屬無償獻血;
一般在36周左右終止妊娠;一旦發(fā)生陰道(dào)出血,應立即到孕産婦救治中心就(jiù)診。
4. 如何做到既減少出血,又同時(shí)保留子宮,保障母嬰安全?
由于産前産時(shí)産後(hòu)出血兇猛,短時(shí)間内出血多達幾千毫升,危急母兒生命,因此,患者就(jiù)診要一步到位,要到有血管介入技術條件的、産科技術力量強大的、多學(xué)科診療條件的、産科危重症救治中心分娩,不要輾轉于多家醫院,以免延誤救治。
關于我院産科

産科現有病床145張,VIP病房41間。全體醫護人員140人,科室年分娩量大約8000人次。
作爲惠陽區重症孕産婦救治中心,服務于惠陽區、大亞灣及周邊地區廣大孕産婦,特别是高齡高危孕産婦的救治。每年搶救羊水栓塞、胎盤植入、難治性産後(hòu)出血、重度子痫前期等危重病人兩(liǎng)百多例,并成(chéng)功爲大部分危重患者保留子宮。
開(kāi)展無創接生分娩、無痛分娩,陪伴分娩,最大限度降低産婦分娩時(shí)的痛苦;采用疤痕子宮陰道(dào)試産,宮頸擴張球囊引産等多項措施,持續降低剖宮産率,在全區醫療單位剖宮産率最低。采取嚴格評估,嚴密觀察,積累經(jīng)驗,疤痕子宮陰道(dào)分娩成(chéng)功率逐年上升。對(duì)于先兆早産孕婦,科室采取促胎肺成(chéng)熟、保護腦細胞,使用宮縮抑制劑,必要時(shí)行宮頸環紮術等多項措施,最大限度延長(cháng)孕周,使新生兒有良好(hǎo)的預後(hòu)。
開(kāi)展臀位外倒轉術、保留胎膜囊(EnCaule)的剖宮産術,填補了惠州市該項目的空白,開(kāi)設助産士門診和營養門診。
專家介紹
童幹益
産科負責人、副主任醫師畢業于中山醫科大學(xué),從事(shì)産科臨床工作23年。學(xué)術成(chéng)就(jiù):南方醫科大學(xué)碩士專業研究生實踐指導教師,廣東省保健協會(huì)母嬰安康分會(huì)委員,中華醫學(xué)繼續教育委員會(huì)産科專業委員會(huì)委員,廣東省中醫藥學(xué)會(huì)盆底專業委員會(huì)委員、惠州市醫學(xué)會(huì)婦産科分會(huì)委員。在市級及省級專業期刊上發(fā)表醫學(xué)論文七篇,參與并主持惠州市科技立項2項。專業特長(cháng):專業技術娴熟,擅長(cháng)産科危急重症及新生兒窒息的搶救,有豐富的臨床經(jīng)驗,積極開(kāi)展新科技、傳播新指南、新知識。多次成(chéng)功搶救急性羊水栓塞、産後(hòu)出血DIC、妊娠合并心衰、重度子痫前期、胎盤早剝、臍帶脫垂等急危重症孕産婦。
葉錦美
産科門診負責人、婦産科副主任醫師畢業汕頭大學(xué)醫學(xué)院、從事(shì)産科臨床工作18年。2011年6月被(bèi)評爲衛生系統先進(jìn)工作者學(xué)術成(chéng)就(jiù):惠州市醫師協會(huì)第一屆婦産科分會(huì)委員專業特長(cháng):産前優生優育、産前篩查、地貧咨詢、妊娠合并症及并發(fā)症的治療(例如雙胎、高血壓、糖尿病),高危妊娠管理及診治、高危孕産婦的救治。
葉豔陽
副主任醫師,特一區、二區組長(cháng)從事(shì)産科臨床工作29年專業特長(cháng):擅長(cháng)中西醫結合治療婦産科常見病、多發(fā)病及疑難病,高危妊娠、難産處理、産後(hòu)病等,在婦産科臨床工作中累積了豐富經(jīng)驗。
餘小妹
副主任醫師,産三區組長(cháng)畢業同濟醫科大學(xué),從事(shì)産科臨床工作19年學(xué)術成(chéng)就(jiù):惠州科技立項1項專業特長(cháng):重症孕産婦救治,先兆早産的安胎治療,糖尿病,妊娠期糖尿病的治療。評估監測疤痕子宮再次陰道(dào)試産。
供稿:産科 黃佩思
|